Par Jeffrey Simpson
Jeffrey Simpson se penche sur le statut du système de santé canadien par rapport aux systèmes des autres pays : quels sont ses coûts et qu'est ce qui doit se produire pour permettre au système de relever les défis économiques annoncés ? —Rapport d'une allocution prononcée à la conférence 2011 de l'IASI-CUSM
Pendant très longtemps, les Canadiens se sont fait dire par les politiciens, les défenseurs du système et les commissaires qu’ils avaient le meilleur système de santé du monde. Comme l’affirmait la Commission Romanow, le système de santé du Canada n’avait rien à envier à celui d’autres pays riches. Si seulement c’était vrai…
Pour tenter d’évaluer le système canadien, il faut d’abord écarter toute comparaison avec le système américain, d’une part parce que les deux systèmes s’appuient sur des prémisses totalement différentes et, d’autre part, parce que la comparaison a été utilisée par d’irréductibles partisans de notre système pour effrayer les Canadiens. « Là-bas, on vérifie votre portefeuille avant votre pouls », comme dirait Jean Chrétien. Aucun pays n’utilise les États-Unis comme point de référence, et pour cause. Le système américain compte pour près de 18 % du PIB, contre un peu moins de 12 % pour le nôtre. Pourquoi adopterait-on le système américain, dont les coûts (exprimés en pourcentage du PIB) sont une fois et demie les nôtres, mais dont les résultats ne sont pas une fois et demie supérieurs aux nôtres ? À ma connaissance, aucun politicien canadien en vue ne veut du système américain. Et pourtant, on entend des gens dire que tel ou tel nous entraînerait sur la pente glissante d’une médecine à l’américaine. Alors laissons ce croque-mitaine de côté.
Ensuite, pour déterminer notre position et des moyens de l’améliorer, il s’agit d’évaluer notre système en fonction de divers indices de référence, en reconnaissant bien sûr que toute comparaison a ses limites, car les questions posées et les facteurs en jeu sont différents pour chaque système. Accorder trop de poids à un indice en particulier risque de nous induire en erreur. Mais si les indices sont plus nombreux, qu’ils s’appuient sur des questions et des méthodologies variées et qu’ils indiquent plus ou moins la même tendance, on aura une idée générale de notre position.
Quel est l’état actuel du système de santé canadien ?
Donc, sans trop insister sur un seul indice, voici la position du Canada telle qu’établie par quelques indices internationaux. Le Fonds du Commonwealth, un organisme caritatif qui effectue des études comparatives des systèmes de santé depuis un bon bout de temps et ne fait pas la promotion de régimes de santé privés, a établi en 2010 un classement fondé sur les données 2007-2009 de pays industrialisés : le Canada se classait 6e sur 7 (voir la figure 1). En excluant les États-Unis et en ne retenant que les pays dont le système de santé relève surtout de l’État, nous arrivons bon dernier.
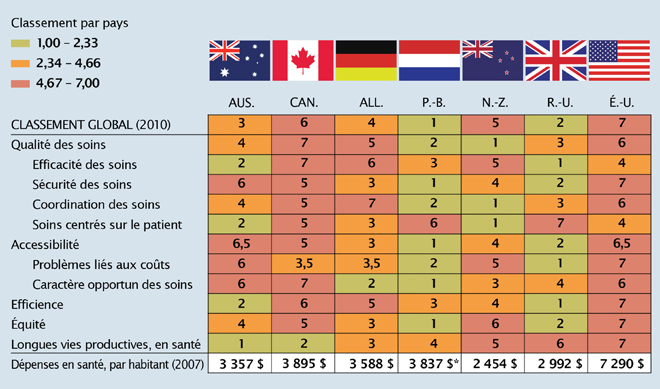
Source : Chiffres établis par le Fonds du Commonwealth, à partir des documents suivants : 2007 International Health Survey; 2008 International Health Policy Survey of Sicker Adults; 2009 International Health Policy Survey of Primary Care Physicians; Commonwealth Fund Commission on a High Performance Health System; National Scorecard; et données de santé OCDE, 2009 (Paris; OECD, Nov. 2009).
Note: *Estimation. Dépenses exprimées en dollars US PPA (parité de pouvoir d’achat).
En 2010, l’Economist Intelligence Unit a établi un indice de la qualité des soins offerts en fin de vie. Des 40 pays sondés, le Canada s’est classé au 9e rang. La Royal Society of Medicine, au Royaume-Uni, a étudié les taux de mortalité en fonction des dépenses en santé, et le Canada a obtenu la 11e place sur 19. En 2010, un sondage international réalisé par la firme Gallup a indiqué que 70 % des Canadiens se disaient satisfaits de leur système de santé ; ce taux de satisfaction est très bon, mais tout de même inférieur à celui des grands pays européens, de l’Australie et de la Nouvelle-Zélande. L’indice euro-canadien des soins de santé, un projet conjoint de la Suède et du Frontier Centre for Public Policy, un groupe de réflexion souscrivant à une orientation marketing, a comparé 32 indicateurs de qualité des soins : le Canada a récolté l’avant-dernière place (33e sur 34).
Dans son étude 2010, l’OCDE, le dévoreur de chiffres par excellence, a classé le Canada 25e sur 34 (en 2009, nous étions 23e sur 32), loin derrière les Pays-Bas et l’Allemagne, en première et deuxième positions, et derrière la Suède et le Royaume-Uni, occupant respectivement les 9e et 17e places. Ces pays ont un système à payeur unique. En examinant de plus près les indicateurs utilisés par l’OCDE, on apprend que le Canada occupait la 9e place en ce qui a trait à l’espérance de vie à la naissance, la 21e pour les décès périnataux, la 24e pour la mortalité infantile et ainsi de suite.
La douzaine d’études internationales que j’ai consultées m’a laissé perplexe. J’ai donc envoyé un courriel à une analyste très connue en matière de politique publique, lui disant que quelque chose devait m’échapper. Pouvez-vous demander à tous les défenseurs du système actuel de me fournir les études qui montrent le système canadien sous un jour meilleur ? J’attends encore, et je dis cela sans aucune arrière-pensée. Je veux réellement qu’on me dise où trouver des sondages qui présentent un tableau différent. Il doit y en avoir. Malheureusement, mon amie et ses contacts n’ont pu en trouver un seul.
Selon les données que j’ai pu obtenir, le système de santé canadien est l’un des plus chers du monde. Exprimées en pourcentage du PIB, les dépenses en santé du Canada sont plus élevées que celles de la Suisse, de la France, de l’Allemagne et des Pays-Bas. Et un écart considérable sépare le coût du système — le pourcentage de l’apport économique — et les résultats dégagés. Nous payons pour une Cadillac alors que notre système roule comme une Chevrolet. Bien sûr, le moteur tourne et on se rend à destination. Mais on ne devrait pas payer la Chevrolet au prix de la Cadillac.
Les coûts du système vus par le cabinet ministériel
La viabilité du système a fait l’objet de nombreuses discussions. Dans le rapport de la Commission Romanow, le concept de viabilité du système public canadien de soins de santé est défini comme « comprenant les ressources suffisantes, à long terme, pour assurer un accès rapide à des services de qualité adaptés aux nouveaux besoins des Canadiens en matière de santé. » Cette définition est plutôt vague. Qu’entend-on par ressources suffisantes ? Et long terme ? Qui définit l’accès rapide ? Quels seront les nouveaux besoins en matière de santé ?
Mais pire encore, cette définition ne tient pas compte de l’incidence des dépenses en santé sur la capacité du gouvernement de mener à bien ses autres fonctions. Isoler les soins de santé des autres responsabilités gouvernementales est, à mon avis, une forme de myopie.
Les gens réunis ici s’intéressent aux soins de santé. Dans les secteurs de l’éducation et de la justice, on se concentre sur l’éducation et la justice, mais on ne les aborde pas comme des priorités concurrentes. Chacun fonctionne en vase clos.
Or, quand on fait partie du cabinet ministériel, on doit faire des compromis. Autour de la table sont réunis les ministres de la Santé, des Services sociaux, des Transports, etc. En ne considérant que la santé ou l’éducation, on déforme la réalité du rôle du gouvernement et dénature le défi de la viabilité.
Dans son budget 2010, la province la plus riche, l’Alberta, a présenté un joli tableau qui met en lumière le défi de la viabilité. En 1993, la province consacrait grosso modo les mêmes ressources à la santé et à l’éducation, respectivement 4,2 et 4 milliards de dollars. En 2013, les dépenses en santé totaliseront 16 milliards et les dépenses en éducation, 9 milliards. La province aura donc quadruplé le budget de la santé et doublé celui de l’éducation. Autrement dit, en 1993, l’Alberta a consacré 26 % de son budget total à la santé, 26 % à l’éducation, 11 % aux services sociaux et 33 % aux autres portefeuilles. En 2013, son budget sera réparti comme suit : 43 % à la santé, 23 % à l’éducation, 10 % aux services sociaux et 24 % seulement à toutes les autres activités du gouvernement. Voilà la tendance albertaine sur 20 ans.
Puisque l’Alberta est riche, avec le tiers de son budget provenant des revenus de ressources non renouvelables, tous ces services peuvent obtenir des fonds supplémentaires. Mais la tendance est claire : la santé reçoit la part du lion et réduit celle de tout le reste.
Le Québec vient au premier rang des provinces pour les taux d’imposition et l’endettement par habitant. Comparativement à l’Alberta, sa marge de manœuvre budgétaire est très mince, mais cela comporte deux avantages. Primo, le gouvernement fédéral lui verse annuellement 8 milliards de dollars en paiements de péréquation. Secundo, comme la plupart des médecins, infirmières et autres professionnels de la santé au Québec sont francophones, ils préfèrent vivre et travailler au Québec et sont moins mobiles que les médecins et infirmières de la Saskatchewan ou de la Nouvelle-Écosse, capables de trouver du travail partout en Amérique du Nord et de vivre en anglais. Ainsi donc, les professionnels de la santé québécois sont payés moins cher que leurs collègues d’autres provinces.
Dans sa dernière commission, Claude Castonguay a recommandé une plus grande transparence de la part du gouvernement québécois. Ce dernier publie désormais des comptes de santé qui exposent clairement la situation financière du système. Au cours des trois prochains exercices, les dépenses en santé augmenteront de 3,5 milliards de dollars. Mais la hausse de l’ensemble des dépenses se chiffrera à 2,7 milliards de dollars (dont une augmentation de 1,2 milliard pour l’éducation). Comment est-ce possible ? D’abord, le gouvernement a eu le courage d’imposer une taxe sur la santé, calculée en fonction du revenu, dont l’apport sera de 950 millions de dollars, soit la moitié du manque à gagner. L’autre moitié viendra de compressions dans les budgets d’autres portefeuilles : ressources naturelles, justice, transport, développement durable, affaires municipales. Aucun ministre des Finances, au Québec ou dans toute autre province, n’osera présenter son budget en disant qu’il a réduit les dépenses dans huit autres ministères pour grossir le budget de la santé. Mais c’est exactement ce qui se passe.
En Ontario, le dernier budget accordait à la santé une augmentation de 5 %, et au reste des dépenses gouvernementales, 1,7 %. Les portefeuilles suivants ont écopé : recherche et innovation, développement du Nord, promotion de la santé, sport, énergie, travail, environnement et ressources naturelles. Le gouvernement dit maintenant qu’il ramènera à 3 % la hausse du budget de la santé au cours des trois prochaines années.
L’année dernière, la Nouvelle-Écosse a accordé 212 millions de dollars de plus à la santé, malgré une réduction de son budget total. Le budget de tous les autres ministères a été amputé. Au Manitoba, la santé a récolté 234 millions de dollars de plus, mais les dépenses d’exploitation ont été réduites de 208 millions. Il a fallu réduire le budget de tous les autres ministères pour combler le manque à gagner de 400 millions. La Saskatchewan a réduit son budget global de 120 millions de dollars, mais augmenté celui de la santé de 200 millions. Elle comblera l’écart de 300 millions en réduisant les dépenses des portefeuilles suivants : agriculture, éducation primaire et secondaire, justice, affaires indiennes, routes, environnement et tourisme. En Colombie-Britannique, le budget de la santé a augmenté de 820 millions de dollars, celui de l’éducation de 78 millions et celui des transports, de 55 millions. Ces augmentations ont été accordées aux dépens des portefeuilles suivants : foresterie, environnement, relations avec les autochtones, agriculture, services aux citoyens, logement et développement social, sécurité publique, développement de l’enfance et de la famille, et éducation postsecondaire.
La santé ne se contente plus des seules recettes fiscales. En Colombie-Britannique, les recettes de la loterie vont presque toutes à la santé. Il y a plusieurs années, quand l’Ontario a introduit les loteries, il avait été décidé d’investir les recettes dans la culture et les loisirs pour subventionner le théâtre et les activités sportives pour les jeunes. Aujourd’hui, la province en investit 85 % dans la santé, ne laissant que 15 % pour les autres secteurs qui étaient censés les recevoir. Partout, les gouvernements raclent les fonds de tiroirs et canalisent tout ce qu’ils trouvent dans la santé. Centre gauche ou centre droite, relativement riches ou pauvres, toutes les administrations provinciales sont à l’affût de dollars pour la santé.
Gains en efficience
Lorsqu’on demande aux gens comment s’attaquer au problème de la viabilité, dans quelque domaine que ce soit, la première chose qui leur vient à l’esprit, c’est l’élimination du gaspillage et des recoupements, puis l’amélioration de l’efficacité du gouvernement. C’est ce qui ressort des sondages sur la viabilité du système de santé. Il est urgent et absolument nécessaire d’accroître l’efficience, mais je ne crois pas que ce sera suffisant pour venir à bout des défis à relever en matière de santé.
Les commissions des 10 ou 15 dernières années — Castonguay, Clair, Romanow, Kirby, etc. — ont toutes proposé des mesures d’amélioration de l’efficience pour accroître la satisfaction des patients, améliorer la qualité et contenir la hausse des coûts de la santé. Mais nous sommes encore là à attendre que ces gains d’efficience se matérialisent et inversent la courbe des coûts. Plusieurs mesures ont été mises en œuvre : les cliniques de médecine familiale sont plus nombreuses qu’il y a 10 ans ; nous avons établi des régies régionales de la santé partout (mais elles ne sont guère stables) ; nous avons fusionné des hôpitaux et augmenté le nombre d’infirmières praticiennes. Certains estiment que les avantages de ces réformes ressortiront plus clairement lorsque celles-ci seront mieux intégrées dans notre système et qu’il est trop tôt pour en évaluer l’impact. Peut-être.
La transformation des grands systèmes publics, dont les soins de santé, est beaucoup plus facile en théorie qu’en pratique. Il est rare que des gains d’efficience qui semblent si évidents à atteindre se matérialisent pleinement, et ce, en raison de la nature même des systèmes publics et des efficiences qu’on peut en tirer.
Les rapports et les politiciens nous disent qu’il faut des soins centrés sur le patient. C’est devenu un cliché. Et le fait que les soins centrés sur le patient soient sur toutes les lèvres me porte à croire que ce n’est pas le cas. Nous avons un système de santé public et il n’est pas centré sur le patient.
Le contribuable et le citoyen jouent deux rôles différents. Le contribuable paie des impôts qui financent les services gouvernementaux, dont les soins de santé, l’éducation et le système judiciaire — ces trois secteurs grugeant 80 % de tous les budgets provinciaux. Le citoyen, lui, se présente respectivement comme le patient, l’étudiant et le plaideur ou le demandeur de ces systèmes.
Comme un rituel annuel, Beverley McLachlin, juge en chef du Canada, présente un discours qui déplore la cherté et la lenteur du système judiciaire. Comment un système public, dont les frais de personnel et d’administration des tribunaux sont payés par les contribuables, peut-il être trop coûteux et trop lent ? Les plaideurs et les demandeurs veulent pourtant un système où la justice est administrée diligemment, car ils savent qu’un long processus est très coûteux. Quelqu’un mène le système, et ce n’est pas le plaideur ni le demandeur, mais, selon toute probabilité, les juges et les avocats.
Si nous avions des universités centrées sur l’étudiant, y aurait-il des classes de 400 ou 800 étudiants ? Ce modèle opérationnel serait rejeté sur-le-champ. Les universités ne sont pas centrées sur l’étudiant, mais plutôt sur les préférences, la promotion et la permanence des professeurs qui dirigent les universités. Aucun étudiant ne se présenterait à l’université en disant qu’il veut se trouver dans une classe de 700 personnes. Les étudiants veulent rencontrer les professeurs, et non un chargé de cours de 22 ans. Mais les universités sont organisées pour que les professeurs puissent faire de la recherche, une priorité centrale puisque la permanence et les promotions reposent principalement sur les activités de recherche et les publications, et non sur l’enseignement. Dans les circonstances, on peut difficilement dire que le système universitaire est centré sur l’étudiant.
Il en va de même pour les soins de santé. Tous les appels à un système centré sur le patient soulignent le fait que nous n’avons pas un tel système. Les médecins, les professeurs et les juges ne sont pas indifférents à leurs patients, étudiants et plaideurs, loin de là. Mais les mesures incitatives er l’organisation des systèmes ne sont pas axées sur le patient, l’étudiant et le plaideur.
Les solutions préconisées pour accroître l’efficience supposent bien souvent que le système changera facilement pour autant qu’on accorde la priorité au patient. Mais le fait est que ces systèmes — et j’ai pris soin de ne pas me limiter au système de santé — ne sont pas centrés sur le citoyen en tant qu’utilisateur des services publics.
La complexité des systèmes publics n’est pas toujours prise en compte. Le Centre universitaire de santé McGill est en soi une institution fort compliquée. Mais le CUSM n’est qu’un élément d’un système plus compliqué encore. J’aime me représenter le système de santé ou le système d’éducation comme un gros casse-tête. Une pièce en touche trois autres, parfois quatre ou cinq, et il est difficile d’évaluer l’incidence du déplacement d’une pièce sur ses voisines.
Équité ou efficience
Toutes les sociétés civiles débattent du juste rapport entre équité et efficience. Quand tous sont égaux, il n’y a pas d’efficience. Et quand on privilégie l’efficience, l’équité en prend pour son rhume et beaucoup sont laissés pour compte. D’où la recherche du juste rapport entre les deux. Mais en santé, parce que nous mettons tout l’accent sur l’équité dès le départ, le débat est différent des autres débats de société. Nous avons exclu tout compromis entre équité et efficience et affirmé que le pilier du système doit être l’équité. Certes, nous devons chercher des gains d’efficience, sauf qu’au lieu de s’en remettre au marché comme le font tous les autres secteurs, la santé doit plutôt se soumettre à des règlements et des dictats administratifs venus d’en haut. Nous nous sommes piégés nous-mêmes, voulant trouver des gains d’efficience dans un système qui refuse la dynamique que nous utilisons en dehors du système pour trouver le juste rapport entre équité et efficience.
Le débat en cours ne porte pas vraiment sur la nécessité des gains d’efficience, mais il oppose deux clans : ceux qui croient pouvoir obtenir des gains en maintenant le modèle du « planificateur rationnel » et ceux qui veulent appliquer le modèle utilisé ailleurs dans la société, celui du marché.
Un double danger moral menace aussi notre système de santé. Quand les patients ne paient pas les soins reçus et que les médecins ne paient pas les traitements recommandés, il n’y a aucun avantage à contenir les coûts. Les patients ne se ruent pas à l’hôpital sans raison valable et les médecins n’insistent pas pour prescrire les traitements les plus coûteux, mais à l’échelle individuelle, rien n’incite à l’économie. Selon le modèle du planificateur rationnel, le gouvernement doit continuer d’exercer une pression sur le système et de se démener pour contenir les coûts.
Mesures incitatives et responsabilité
La déhospitalisation des soins de santé est actuellement l’un des principaux enjeux. Le système s’est bâti autour des hôpitaux et il manque des établissements pour les gens qui devraient être ailleurs. Le mode de rémunération doit appuyer les mesures incitatives et s’aligner sur un système efficient. Les relations fédérales-provinciales doivent changer pour que les responsabilités soient mieux définies. On ne sait plus trop qui est responsable de quoi, et on se lance la balle d’un palier à l’autre. Ottawa fournit environ 25 % des fonds pour la santé ; les provinces paient pour les services, mais en ont délégué certains aspects aux régies régionales.
Si je veux me plaindre ou savoir qui est responsable, à qui dois-je m’adresser : mon hôpital, ma régie régionale, ma clinique familiale ou mon gouvernement provincial ? C’est le fouillis total.
Qui dirigera le changement ?
En ce qui concerne l’opinion publique, nous sommes dans les limbes. L’opinion publique se transforme par étapes. D’abord, le public doit croire que quelque chose existe. Il sait que le système de santé existe. Ensuite, il doit être convaincu que cette chose qui existe a un problème. Le public canadien n’en est pas encore persuadé, et c’est ce qui nous empêche de passer à la troisième étape, celle qui amène des groupes ou des partis politiques à proposer des solutions.
Les politiciens proposeront des solutions à un problème reconnu, mais ne dépenseront pas leur capital politique à souligner l’existence d’un problème. C’est donc à la société civile de montrer à nos concitoyens que le financement de la santé pose problème et de commencer à examiner les décisions que nous devrons inévitablement prendre dans un avenir assez rapproché. Veut-on payer plus d’impôt ? Accepter de réduire certains services ? Laisser le secteur privé participer au système ? Ce sont là des décisions que d’autres pays ont prises.
Le public canadien doit être informé des faits et amené à réfléchir aux options. Les acteurs de la société civile, que ce soient les universités, les groupes de réflexion, les médias ou d’autres organisations, doivent sensibiliser les Canadiens à la situation dans laquelle nous nous trouvons. Des conférences comme celle-ci et beaucoup d’autres nous permettront de mieux renseigner nos concitoyens sur les décisions qui nous attendent, car sur cette question, nos chefs politiques seront les suiveurs.






