Par Otto Larsen
Otto Larsen, PDG de Digital Health, fait le bilan du programme national du Danemark et s'interroge sur son évolution probable. —Rapport d'une allocution prononcé à la conférence 2010 de l'IASI-CUSM
Les systèmes de santé sont à l’image des principes d’une société. Le Danemark offre un accès égal et gratuit aux hôpitaux et au système de santé et le pays consacre de 9 % à 10 % de son PNB à la santé. Les caractéristiques du système sont les suivantes : qualité élevée des soins, libre choix du prestataire de service et quasi-inexistence d’hôpitaux privés. Les municipalités sont responsables des soins infirmiers et de la réadaptation de même que de la santé des enfants, au niveau du district.
Tous connectés
Le Danemark dispose d’une solide infrastructure de TI en santé, principalement du fait qu’elle prévoit des liens entre les soins de santé primaires et secondaires. Tous les hôpitaux, toutes les pharmacies et les municipalités en même temps que 98 % des omnipraticiens et 85 % des spécialistes sont reliés et échangent, en réseau fermé, des messages structurés sur les patients. Chaque citoyen peut consulter son propre dossier par le truchement du portail de santé électronique Sundhed. Les Danois sont habitués à se servir de systèmes informatiques chez eux pour effectuer leurs opérations bancaires et d’autres tâches et 98 % des familles disposent d’au moins un ordinateur. Chaque citoyen possède — depuis 1967 — sa propre signature numérique, pour les services bancaires à domicile et la gestion de l’information concernant la santé et les impôts, de sorte qu’il peut facilement accéder à ses renseignements personnels. Les Danois sont habitués à ce que l’État consulte l’in?formation qui les concerne. Le système fiscal est tel que les citoyens n’ont même pas à produire de déclaration : l’État possède tous les renseignements pertinents et effectue les retenues ou déductions nécessaires.
Les systèmes de TI en santé danois ont été élaborés à partir des systèmes de facturation des médecins. Au niveau national, on dispose — depuis 1977 — d’un dépôt central des activités hospitalières, où se trouvent tous les diagnostics des patients hospitalisés. Un registre central du cancer est en place depuis 1943. Le groupe Medcom a été créé en 1994 pour élaborer le système de communication du programme de TI national. Si l’infrastructure technique et clinique est bien en place, s’imposent des améliorations sur le plan de la gouvernance et des modèles.
Fermé, le réseau des données de santé danois permet de transmettre des données de manière sécurisée entre les hôpitaux, les médecins et les services privés, comme dans le cas des soins à domicile par les municipalités. Tous les médecins sont reliés à ce système. Le serveur des ordonnances tient un relevé non seulement des médicaments qu’a prescrits un généraliste, mais également de la quantité de médicaments que le patient est allé chercher à la pharmacie. En effet, 10 % de toutes les ordonnances ne sont jamais exécutées. On a entrepris de dresser un profil médical national qui combinera cette information avec les données des ordonnances des hôpitaux. Chacun peut consulter son propre profil pharmaceutique par Sundhed. Est aussi en voie de développement un index national des patients qui permettra aux citoyens de consulter tous les renseignements les concernant, aux chapitres de l’imagerie, des diagnostics ou des médicaments. Disponible d’ici deux ou trois ans, il ressemblera au système Health Space du Royaume-Uni.
La productivité : objectif ultime
L’augmentation de la productivité est la principale motivation qui sous-tend les investissements danois en matière de TI en santé. Si les termes « qualité » et « accès » suscitent l’appui de la population, il est urgent de rendre le système de santé plus productif. Face à une pénurie de médecins, le recrutement en Europe de l’Est ne constitue pas, à terme, une solution éthique.
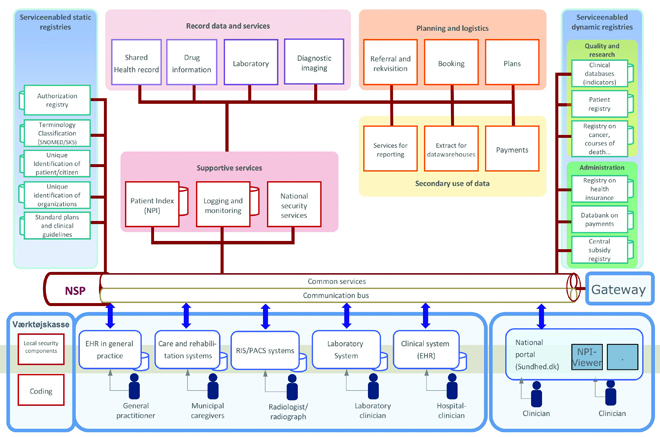
L’architecture système (voir la figure 1) s’articule autour de systèmes sources de données qui s’intègrent à une plateforme nationale afin de transférer cette information aux différents services. Les mêmes données sources servent à des fins de planification, de qualité, d’amélioration de l’efficience et d’innovation.
Changements
Une nouvelle entente conclue cette année provoquera un certain nombre de changements liés à l’évolution de la structure du système de santé. Abolis, les comtés ont été remplacés par cinq régions, ce qui impose une redistribution des responsabilités. Une autre organisation coordonnera les soins de santé au niveau des municipalités et des comtés, mais l’élaboration d’une vision commune s’est avérée délicate. Les gouvernements régionaux ont décidé de retirer Digital Health et de mieux scinder les aspects relatifs à la main-d’œuvre, aux connexions et à l’évolution entre les diverses parties du système. Le ministère de la Santé accueillera un nouveau conseil consultatif en matière de TI en santé. Sur le plan régional, on devrait retrouver des DES dans tous les hôpitaux d’ici 2013, un système de prise et de planification des rendez-vous doivent être en place d’ici l’an prochain.
Au niveau des États, les prochains travaux viseront à regrouper les dossiers de santé nationaux et à assurer un échange efficace de l’information concernant les patients, l’objectif étant non pas de transmettre les données mais de les partager. Pour ce faire, on devra accentuer les mesures de normalisation, s’appuyant sur la terminologie SNOMED puisque l’on ne peut partager de données non structurées. (Conçu par le College of American Pathologists, le SNOMED, pour « Systematized Nomenclature of Medicine » représente la base terminologique multilingue en matière de soins de santé la plus complète du monde.)
Une culture de responsabilité publique
Le Danemark ne souscrit pas à l’approche américaine où chacun est tenu de présenter son dossier au médecin. Il incombe au médecin et non au patient d’avoir sous la main tous les renseignements pertinents. Plusieurs personnes ne peuvent prendre soin d’elles-mêmes et 80 % des maladies sont chroniques : les Danois veulent un système qui permette à la société de s’occuper d’eux. Cette culture a une incidence sur la protection des renseignements personnels. Si le personnel médical et infirmier doit consulter les renseignements relatifs au patient pour offrir de bons soins, tout citoyen peut se retirer du système s’il ne veut pas partager cette information. Si les obstacles juridiques en matière de partage de l’information seront revus, on s’entend sur le fait que toute personne refusant de partager l’information la concernant devra en assumer les risques.